Перейти к:
Использование докорма по медицинским показаниям при грудном вскармливании новорождённых детей
https://doi.org/10.46563/1560-9561-2025-28-6-399-407
EDN: wlkrpg
Аннотация
Введение. Нередки случаи как недооценки значимости назначения дополнительного питания ребёнку, находящемуся на грудном вскармливании, со стороны медицинского персонала, так и необоснованного введения детской смеси, особенно в неонатальном периоде. Цель: разработать способы эффективной коррекции недостаточного потребления грудного молока новорождёнными детьми путём своевременного введения докорма детской смесью с последующей её отменой.
Материалы и методы. Разработка и апробация чек-листа «Докорм доношенному новорождённому, находящемуся на грудном вскармливании» в перинатальном центре.
Результаты. Разработан чек-лист как перечень значимых мероприятий для выявления и коррекции недостаточного потребления грудного молока новорождёнными детьми. Внедрение чек-листа в работу перинатального центра с регистрацией обоснования введения и отмены докорма в медицинской документации позволяет исключить необоснованное назначение докорма новорождённым, своевременно выявлять детей, нуждающихся в дополнительном питании, выбирать оптимальный его объём, осуществлять контроль за состоянием детей и обеспечить своевременную отмену докорма, что способствует созданию эффективной модели поддержки грудного вскармливания новорождённых.
Заключение. В неонатальном периоде существуют различные состояния, которые могут потребовать назначения новорождённому дополнительного питания в случае недостатка материнского молока. Разработанный чек-лист по назначению докорма является современной технологией сохранения грудного вскармливания и важным практическим шагом его поддержки с первых суток жизни ребёнка.
Участие авторов:
Белоусова Т.В., Скворцова В.А. — концепция и дизайн исследования;
Лукоянова О.Л., Андрюшина И.В., Боровик Т.Э., Малютина Л.В., Захарова Н.И. — сбор и обработка материала;
Белоусова Т.В., Скворцова В.А., Андрюшина И.В., Лукоянова О.Л. — написание текста; Белоусова Т.В., Скворцова В.А. — редактирование.
Все соавторы — утверждение окончательного варианта статьи, ответственность за целостность всех частей статьи.
Финансирование. Исследование не имело финансовой поддержки.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Поступила 01.11.2025
Принята к печати 27.11.2025
Опубликована 25.12.2025
Ключевые слова
Для цитирования:
Белоусова Т.В., Скворцова В.А., Лукоянова О.Л., Андрюшина И.В., Боровик Т.Э., Малютина Л.В., Захарова Н.И. Использование докорма по медицинским показаниям при грудном вскармливании новорождённых детей. Российский педиатрический журнал имени М.Я. Студеникина. 2025;28(6):399-407. https://doi.org/10.46563/1560-9561-2025-28-6-399-407. EDN: wlkrpg
For citation:
Belousova T.V., Skvortsova V.A., Lukoyanova O.L., Andriushina I.V., Borovik T.E., Malyutina L.V., Zakharova N.I. Use of supplementary feeding for medical reasons during breastfeeding in newborns. M.Ya. Studenikin Russian Pediatric Journal. 2025;28(6):399-407. (In Russ.) https://doi.org/10.46563/1560-9561-2025-28-6-399-407. EDN: wlkrpg
Введение
Материнское молоко является золотым стандартом питания детей грудного возраста, поэтому отечественные специалисты и эксперты ВОЗ рекомендуют в первые месяцы жизни поддерживать исключительно грудное вскармливание (ИГВ) [1, 2]. Одним из значимых подходов к становлению грудного вскармливания (ГВ), обеспечивающих его дальнейшую успешность, является его инициация в 1-й час после рождения, поскольку это время начала становления лактации и адаптации как матери, так и ребёнка к ГВ. Использование дополнительного питания допустимо и необходимо при наличии у новорождённого медицинских показаний. Однако данный тезис часто игнорируется, что может привести к развитию ряда транзиторных патологических состояний, представляющих угрозу для жизни ребёнка. К ним относятся неонатальные гипогликемия, особенно среди детей из группы риска по её развитию, гипернатриемия, гипербилирубинемия, связанные с недостаточным поступлением грудного молока (ГМ) [3–5]. Необходимость разрешения сложившейся ситуации явилась основанием для разработки чек-листа (проверочного списка для стандартизации процессов), определяющего тактику врача по оценке недостаточного поступления ГМ новорождённому и наличие медицинских показаний к введению докорма.
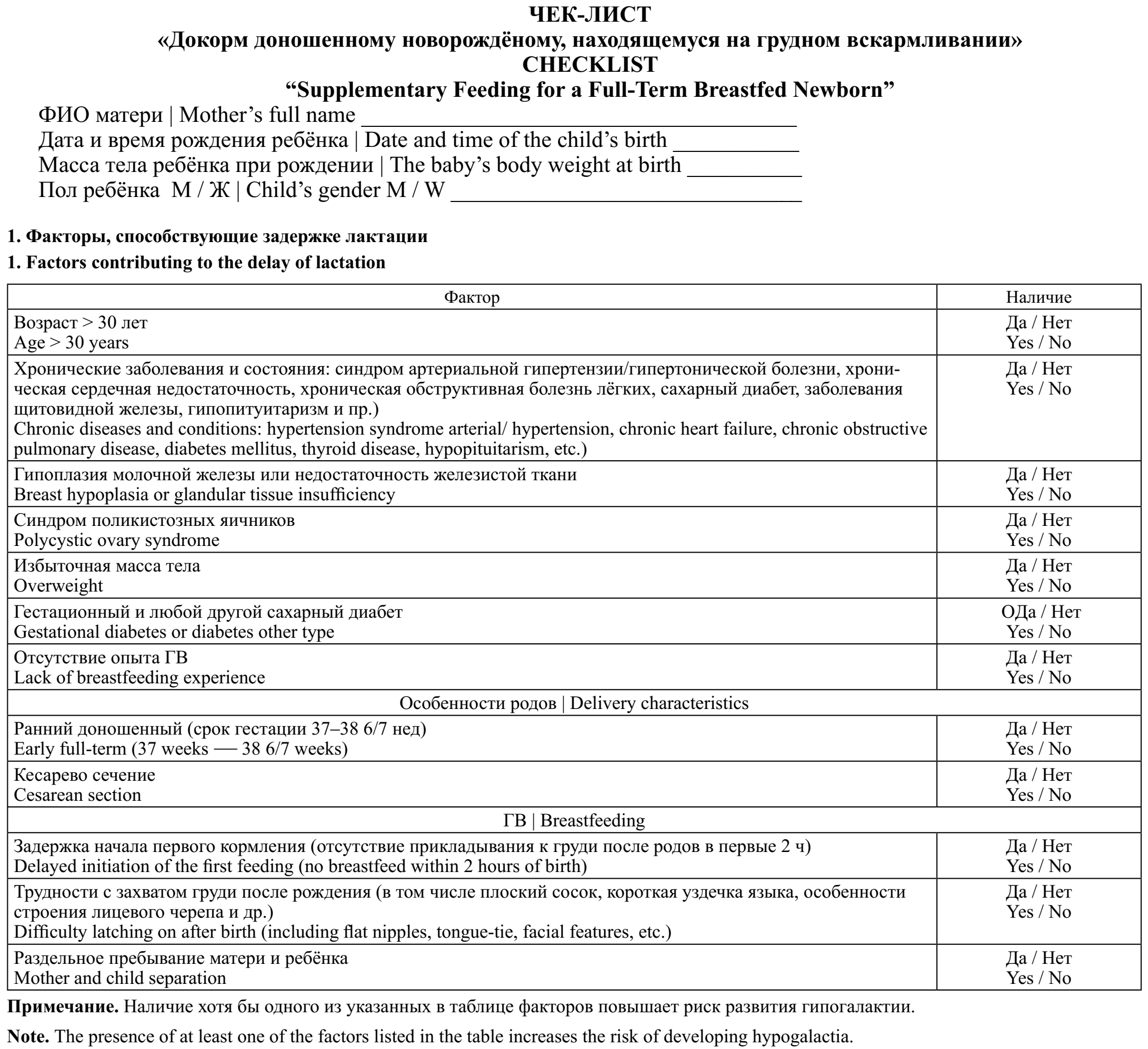
Факторы риска недостаточного поступления грудного молока
Недостаточное поступление ГМ новорождённому может быть обусловлено рядом факторов, в частности, результатом снижения функций молочных желёз, которая проявляется нарушением процесса лактогенеза, лактопоэза или молокоотдачи (гипогалактия), затруднениями при кормлении ребёнка, связанными с трещинами сосков груди матери, лактостазом, лактационным маститом, а также особенностями самого ребёнка, такими как аномалии развития челюстно-лицевого аппарата, неврологические проблемы и др., приводящие к неэффективному сосанию [1].
Истинная (первичная) гипогалактия встречается не более чем у 3–5% женщин и обусловлена наличием генетических и приобретённых эндокринных нарушений или патологией молочных желез. К факторам, потенциально влияющим на эндокринную систему матери, относятся любые типы ожирения, первые и/или преждевременные роды, родоразрешение путём кесарева сечения [6]. В последние годы значительно возросло число возрастных первородящих женщин, имеющих первые роды после 35 лет или поздние роды после 40 лет, что значительно повышает риск развития гипогалактии [7].
Вторичная гипогалактия связана с неправильным прикладыванием ребёнка к груди, отсутствием своевременной помощи кормящей женщине, наличием у матери ощущения недостаточного количества ГМ, отсутствием у неё психологического настроя на кормление грудью, психоэмоциональными перегрузками, необходимостью выхода на работу [8]. К аномалиям развития челюстно-лицевого аппарата, сопровождающихся затруднениями при кормлении грудью, относятся такие, как расщелина губы, нёба [9], короткая уздечка языка, препятствующая правильному прикладыванию к груди [10].
У детей с низкой массой тела при рождении трудности при ГВ могут возникать у ранних доношенных детей, родившихся на сроке гестации 37–38 6/7 нед. Эти дети подвержены высокому риску возникновения транзиторных состояний, в том числе связанных и с недостаточным или неэффективным ГВ, таких как неонатальная гипогликемия, патологическая потеря массы тела, гипербилирубинемия, дегидратация в сочетании с гипернатриемией [11, 12]. Инициация и становление ГВ у ранних доношенных детей требует особого внимания по сравнению с доношенными, родившимися на сроке гестации 39–41 6/7 нед. Для ранних доношенных с большей вероятностью может потребоваться сцеживание ГМ и/или докорм смесью для искусственного вскармливания. Эти дети требуют также своевременного обследования вскоре после выписки из родильного дома или детского стационара. Службы последующего наблюдения должны быть способны помочь в решении трудностей с ГВ, начиная с первого визита после выписки [13, 14].
Медицинские показания для введения докорма
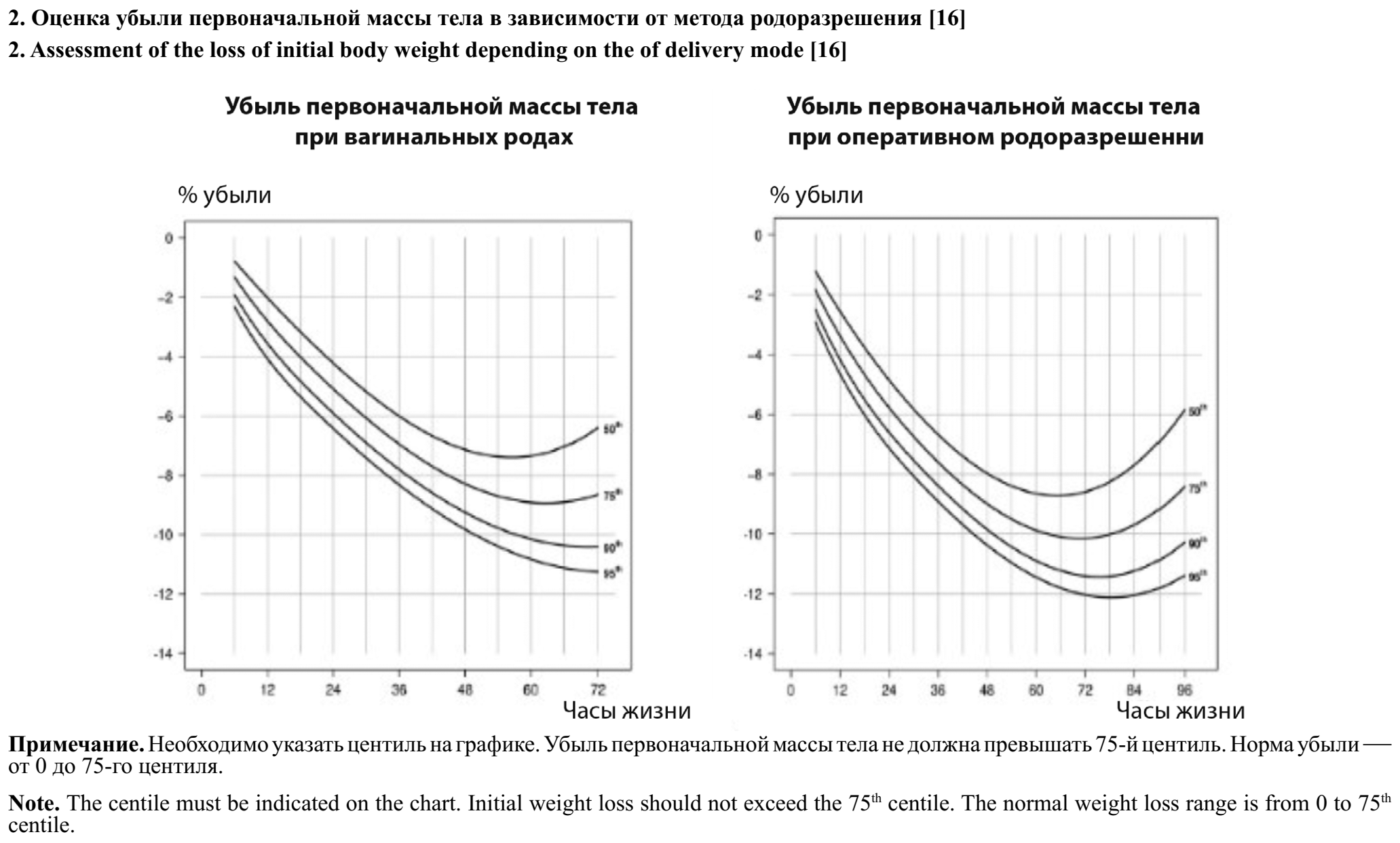
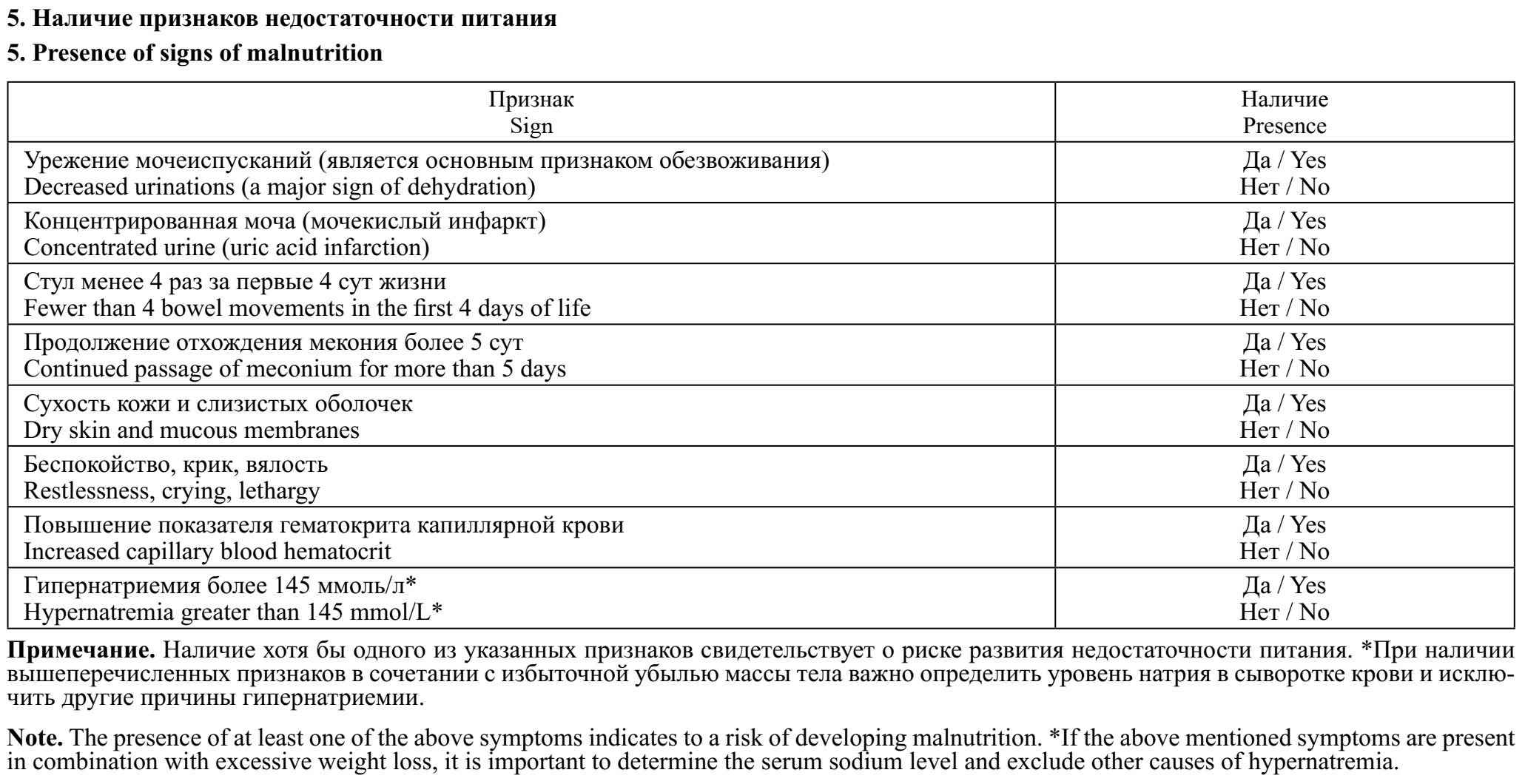
Показаниями к инициации и использованию докорма адаптированной детской смесью со стороны ребёнка являются гипогликемия (уровень глюкозы в периферической крови новорождённого менее 2,6 ммоль/л), которая не купируется частым прикладыванием к груди; признаки, указывающие на недостаточное количество ГМ у матери, а именно клинические или лабораторные признаки обезвоживания ребёнка (вялость, сухость слизистых оболочек, урежение мочеиспусканий, повышение уровня натрия в сыворотке крови); избыточная первоначальная убыль массы тела; наличие гипербилирубинемии, связанной с недостаточным потреблением ГМ (начинается на 2–5-й день жизни, часто сочетается с патологической убылью массы тела, задержкой стула и урежением мочеиспускания); стул менее 4 раз за первые 4 сут жизни или продолжение отхождения мекония на 5-е сутки [1, 15]. Номограммы допустимой потери массы тела у новорождённых детей в раннем неонатальном периоде за 10 лет использования показали свою клиническую эффективность [16]. При оптимальной поддержке ГВ первоначальная убыль массы тела составляет в среднем 5,5%. На основании полученных данных были разработаны почасовые номограммы потери массы тела для здоровых новорождённых, которые явились основой программы, доступной для использования на любом электронном устройстве (http://www.newbornweight.org). Потеря первоначальной массы тела не должна превышать 75-й центиль, или 5–6% через 1 сут после рождения, 7–8% — через 2 сут, 9–10% — через 3 сут и более. Более высокие значения убыли массы тела являются медицинскими показаниями для назначения докорма [16].
Неонатальная гипернатриемическая дегидратация — это состояние, определяемое при повышении уровня натрия в сыворотке крови >145 ммоль/л и угрожающее жизни [17]. В первые дни или недели после рождения она чаще всего связана с недостаточным питанием детей, находящихся на ИГВ. Умеренная или тяжёлая гипернатриемия могут привести к отёку, кровоизлиянию или инфарктам головного мозга, острому повреждению почек и печени, венозному и артериальному тромбозам, судорогам и даже смерти [3, 17, 18].
Установлено, что около 15% здоровых первородящих матерей, мотивированных на ИГВ, имели недостаточное количество ГМ, несмотря на интенсивную поддержку и необходимые вмешательства в период становления лактации. При ИГВ задержка лактогенеза (более 72 ч) у таких матерей может превысить толерантность новорождённого и сопровождаться снижением массы тела и обезвоживанием, приводящим к гипернатриемии, гипербилирубинемии и гипогликемии у каждого третьего ребёнка [3]. При этом простой мониторинг потери массы тела ребёнка, информирование родителей о признаках голода и обезвоживания, а также назначение докорма при появлении признаков неоптимального питания и потери массы тела могли бы предотвратить 98% случаев гипернатриемической дегидратации. Поэтому комплексная профилактическая программа, включающая своевременное введение докорма, может предотвратить возникновение осложнений неоптимального питания и повторные госпитализации у десятков тысяч младенцев [3, 18].
Неонатальная гипогликемия является потенциально опасным осложнением, которое увеличивает риск поражения центральной нервной (ЦНС) и сердечно-сосудистой систем новорождённого [19]. Клинические симптомы неонатальной гипогликемии неспецифичны, при продолжающем снижении уровня глюкозы в крови регистрируются апноэ, нарушение сосания, гипотония, судороги, угнетение ЦНС вплоть до комы [4]. При этом достаточное кормление является начальным лечением бессимптомной гипогликемии. Новорождённого, родившегося у матери с сахарным диабетом, рекомендуется начать кормить в течение 1-го часа после рождения. При недостаточном обеспечении ребёнка ГМ следует назначить докорм адаптированной смесью [4, 21].
Неонатальная гипербилирубинемия имеет тесные корреляции с частотой прикладываний к груди [5, 22]. С увеличением частоты прикладываний к груди процент потери массы тела у обследованных новорождённых снижается [22]. Желтуха ИГВ у новорождённых обычно достигает пика на 3–5-й день после рождения и связана с избыточной потерей массы тела из-за недостаточного поступления ГМ. Поскольку этот тип желтухи обусловлен недостаточным потреблением ГМ, а не с самим ГВ как таковым, её правильно называть гипербилирубинемией субоптимального питания [23]. Этот вариант желтухи отмечается в период становления лактации у 12% детей, находящихся на ГВ [23, 24]. Её коррекция заключается в назначении докорма адаптированной смесью на фоне продолжающейся стимуляции лактации [1]. При этом показаниями для назначения докорма является высокий уровень билирубина в сочетании с избыточной потерей массы тела, задержка (менее 5 раз за сутки) или мекониальный характер стула, а также уменьшение числа мочеиспусканий (менее 5 раз в сутки), с выпадением кристаллов мочевой кислоты (мочекислый инфаркт) на 2–5-й дни жизни [5, 15, 25].
Со стороны матери показанием к назначению докорма смесью могут быть задержка лактогенеза до 3–5 сут, первичная гипоплазия молочных желёз, возможные хирургические операции на молочной железе в анамнезе, уменьшающие объём железистой ткани, тяжёлые хронические заболевания матери, оказывающие влияние на лактацию (эндокринные и др.), боль во время кормлении, которая не проходит после налаживания правильного прикладывания к груди [1, 15, 26].
Докорм: тактика назначения
Докорм — это дополнительное жидкое питание для ребёнка, находящегося на ГВ в возрасте до 6 мес. В качестве докорма может использоваться донорское ГМ, детская смесь или растворы глюкозы [15]. Первым выбором для докорма должно быть донорское ГМ из лицензированного банка молока. При недостаточном количестве или отсутствии ГМ у матери ребёнку назначается смесь для искусственного вскармливания. При её выборе целесообразно избегать назначения смесей на основе цельного молочного белка, отдавая предпочтение продуктам на основе гидролизованного белка [15, 27]. При осуществлении докорма необходимо ограничивать объём детской смеси, предлагая её в количестве не более 10 мл после прикладывания ребёнка к груди 6–8 раз в сутки. Частота прикладываний к груди при этом не ограничивается. В случаях потери массы тела более 10% может потребоваться больший стартовый объём, что отражено в чек-листе [1, 15, 26].
Способы введения докорма ребёнку могут быть разными — с помощью бутылочки с соской, кормления из шприца или ложки/чашки или дополнительной системы кормления. В каждом случае врач принимает решение в зависимости от индивидуальных особенностей ребёнка и предпочтений матери. Следует стремиться к тому, чтобы докорм смесью был временным и своевременно отменялся при наличии у ребёнка стабильных прибавок в массе тела после назначения докорма. При этом контроль массы тела ребёнка предпочтительно проводить ежедневно в утренние часы перед кормлением на одних и тех же весах. Период отмены докорма является индивидуальным. Крайне важно обеспечивать на фоне введения докорма оптимальный режим прикладывания к груди, в том числе в ночные часы, когда максимально вырабатывается пролактин, чему способствует совместное пребывание матери и ребёнка [6, 25, 28].
Организационные мероприятия, направленные как на увеличение объёма вырабатываемого ГМ, так и на облегчение его выделения, включают в себя:
- формирование положительного настроя матери на ГВ, устранение тревожности, ориентацию всех членов семьи на поддержку ГВ;
- более частые прикладывания ребёнка к груди, в том числе в ночное время, с соблюдением правильной техники прикладывания;
- поочередное прикладывание к одной и другой груди за одно кормление;
- контакт «кожа-к-коже»;
- кормление ребёнка из одной груди с одновременным сцеживанием ГМ с помощью молокоотсоса из другой груди;
- сцеживание молочной железы после каждого кормления для более полного её опорожнения;
- медленный приём горячего напитка за 10–20 мин до кормления в сочетании с компрессами в виде полотенец, смоченных теплой водой, на область молочных желёз или использованием термонакладок промышленного производства;
- использование тёплого душа перед кормлением с лёгким массажем молочных желез;
- организация рационального питания, полноценного отдыха и сна кормящей матери;
- приём жидкости в количестве не менее 1000 мл/сут;
- включение в рацион лактогонных чаёв, специализированных продуктов для кормящих женщин с лактогонными травами [15, 29].
При этом консультирование обученным медицинским персоналом и поддержка кормящей матери при кормлении грудью поможет вернуться к ИГВ как можно быстрее [30, 31].
Чек-лист по введению докорма доношенным новорождённым, находящимся на грудном вскармливании
Для мониторинга адекватности получаемого питания новорождённых детей, находящихся на ГВ, нами разработан чек-лист как перечень ключевых мер, позволяющий врачам своевременно выявлять у ребёнка риски развития недостаточности питания или её наличие для проведения необходимых мероприятий по организации ИГВ.
Для реализации этой задачи врач при ежедневном осмотре ребёнка, находящегося в условиях стационара, либо в декретированные сроки на педиатрическом участке обязан оценить наличие или отсутствие медицинских показаний для назначения докорма, которые отражены в разработанном чек-листе.
К основным показаниям, требующим рассмотрения введения дополнительного питания новорождённому, находящемуся на ГВ, относятся наличие:
- патологической убыли первоначальной массы тела;
- риска развития гипогликемии;
- признаков дегидратации и/или недостаточного питания;
- гипербилирубинемии;
- субоптимального питания.
При выявлении указанных состояний врачу необходимо назначить докорм с обязательной последующей оценкой его достаточности и эффективности. Одновременно с назначением докорма крайне важным является проведение мероприятий, направленных на стимуляцию лактации для постепенной отмены докорма при появлении у ребёнка стабильных прибавок в массе тела в течение нескольких дней.





Опыт внедрения чек-листа в работу перинатального центра
В Щёлковском перинатальном центре нами проведён ретроспективный анализ медицинской документации. Было отобрано и обследовано в общей сложности 80 новорождённых детей, которым назначался докорм до внедрения чек-листа в практику: из них 50 детей было в отделении новорождённых (ОН), 30 — в отделении патологии новорождённых и недоношенных детей (ОПННД). Все дети были доношенными, находились на совместном пребывании с матерью и не имели тяжёлых заболеваний перинатального периода.
Учитывая критерии введения докорма, было выявлено, что в ОН у 18 детей отмечалось запоздалое решение о введении докорма, что привело к патологической убыли первоначальной массы тела, развитию желтухи, потребовавшей продолжительной фототерапии и перевода в ОПННД 9 пациентов. В ОПННД несвоевременное введение докорма было определено у 9 пациентов, что увеличило длительность их пребывания в стационаре и потребовало проведения дополнительных терапевтических вмешательств. Недостаточный объём дополнительного питания был выявлен у 12 детей в ОН и у 9 — в ОПННД. При оценке своевременности отмены докорма на этапе выписки несоответствие критериям чек-листа было установлено в 11 случаях в ОН и 7 случаях в ОПННД.
С начала 2024 г. чек-лист был внедрён в работу отделений. Проанализировано 167 историй развития новорождённого в ОН и 88 медицинских карт стационарного больного в ОПНД. Проведение мониторинга состояния и вскармливания новорождённых с учётом разработанных в чек-листе критериев оценки риска развития недостаточности питания и необходимости введения докорма по медицинским показаниям позволило значительно уменьшить частоту назначения докорма, которая в настоящее время в ОН не превышает 15%. Анализ историй развития новорождённых детей показал, что несвоевременное введение дополнительного питания встречается менее чем в 10% случаев, что привело к снижению числа новорождённых с патологической убылью первоначальной массы тела, патологической желтухой и уменьшило частоту перевода детей в ОПННД. Число детей на ИГВ при выписке составило 91%. В ОПННД число доношенных новорождённых, потребовавших введения докорма, находится на уровне 35–40%, из них более 60% — дети, рождённые в тяжёлом состоянии, потребовавшие оказания медицинской помощи в отделении реанимации и интенсивной терапии. Использование чек-листа позволило уменьшить частоту назначения и длительность использования дополнительного питания в данной группе доношенных новорождённых на 15%.
Внедрение чек-листа в работу перинатального центра с регистрацией обоснования введения и отмены докорма в медицинской документации позволяет, с одной стороны, исключить необоснованное назначение докорма новорождённым, а с другой — своевременно выявлять детей, нуждающихся в дополнительном питании, выбрать оптимальный его объём, осуществлять контроль за состоянием новорождённого и динамикой его массы тела и обеспечить своевременную отмену докорма, что способствует созданию эффективной модели поддержки ГВ новорождённых детей.
Заключение
Применение обоснованного докорма при наличии медицинских показаний является необходимой мерой. В подобных ситуациях введение адаптированной детской смеси позволяет восполнить формирующиеся или уже имеющиеся дефициты пищевых веществ, обеспечить ребёнка необходимыми нутриентами в достаточном объёме, предупреждая развитие транзиторных патологических состояний, обусловленных недостаточным поступлением ГМ. При этом следует стремиться к тому, чтобы докорм смесью был временным, назначался в ограниченном объёме и проводился одновременно со стимуляцией лактации у кормящей матери. Крайне важно сохранить ГВ в максимальном объёме.
Для организации успешного ГВ в медицинских учреждениях необходимы дородовое просвещение беременных женщин и профессиональная поддержка матерей специалистами по ГВ. Внедрение чек-листа в практику неонатальной службы повышает приверженность врачей к поддержке ГВ, для успешного пролонгирования которого нужно обеспечить консультирование кормящей женщины и членов её семьи по вопросам ГВ и после выписки из стационара [31].
Список литературы
1. Методические рекомендации «Программа оптимизации вскармливания детей первого года жизни в Российской Федерации». М.; 2019.
2. WHO. Guideline: Protecting, Promoting and Supporting Breastfeeding in Facilities Providing Maternity and Newborn Services; 2017.
3. Del Castillo-Hegyi C., Achilles J., Segrave-Daly B.J., Hafken L. Fatal hypernatremic dehydration in a term exclusively breastfed newborn. Children (Basel). 2022; 9(9): 1379. https://doi.org/10.3390/children9091379
4. Adamkin D.H. Low blood sugar levels in the newborn infant: Do changing goal posts matter? Semin. Fetal. Neonatal. Med. 2021; 26(3): 101202. https://doi.org/10.1016/j.siny.2021.101202
5. Flaherman V.J., Maisels M.J. ABM Clinical Protocol #22: guidelines for management of jaundice in the breastfeeding infant 35 weeks or more of gestation-revised 2017. Breastfeed. Med. 2017; 12(5): 250–7. https://doi.org/10.1089/bfm.2017.29042.vjf
6. Hannan F.M., Elajnaf T., Vandenberg L.N., Kennedy S.H., Thakker R.V. Hormonal regulation of mammary gland development and lactation. Nat. Rev. Endocrinol. 2023; 19(1): 46–61. https://doi.org/10.1038/s41574-022-00742-y
7. Буданов П.В. Физиология и патология лактации. Евразийский союз ученых. 2019; 66(9-3): 20–33. https://doi.org/10.31618/ESU.2413-9335.2019.3.66.311 https://elibrary.ru/dpqjml
8. Huang Y., Liu Y., Yu X.Y., Zeng T.Y. The rates and factors DPQJML of perceived insufficient milk supply: A systematic review. Matern. Child Nutr. 2022; 18(1): 13255. https://doi.org/10.1111/mcn.13255
9. Boyce J.O., Reilly S., Skeat J., Cahir P. ABM Clinical Protocol #17: guidelines for breastfeeding infants with cleft lip, cleft palate, or cleft lip and palate-revised 2019. Breastfeed. Med. 2019; 14(7): 437–44. https://doi.org/10.1089/bfm.2019.29132.job
10. Байбарина Е.Н., Рюмина И.И., Климов А.Г., Битова А.Л. Подрезание уздечки языка у новорождённых: pro и contra. Неонатология: новости, мнения, обучение. 2024; 44(2): 69–72. https://doi.org/10.33029/2308-2402-2024-12-2-9-72
11. Boyle E.M., Mielewczyk F.J., Mulvaney C. Late preterm and early term birth: Challenges and dilemmas in clinical practice. Semin. Fetal Neonatal Med. 2024; 29(6): 101564. https://doi.org/10.1016/j.siny.2024.101564
12. Тимофеева Л.А., Киртбая А.Р., Дегтярев Д.Н., Шарафутдинова Д.Р., Цой Т.А., Карапетян А.О. и др. Поздние недоношенные дети: насколько они нуждаются в специализированной медицинской помощи? Неонатология: новости, мнения, обучение. 2016; (4): 94–101. https://elibrary.ru/xipnsr
13. Boies E.G., Vaucher Y.E. ABM Clinical Protocol #10 Breastfeeding the Late Preterm (34-36 6/7 Weeks of Gestation) and Early Term Infants (37-38 6/7 Weeks of Gestation), Second Revision 2016. Breastfeed. Med. 2016; 11: 494–500. https://doi.org/10.1089/bfm.2016.29031.egb
14. Тимофеева Л.А., Караваева А.Л., Макиева М.И., Зубков В.В., Рюмина И.И., Байбарина Е.Н. и др. Базовая помощь доношенному новорождённому в родильном зале и объём мероприятий в послеродовом отделении. Обновленные рекомендации, 2024. Неонатология: новости, мнения, обучение. 2024; 12(2): 73–81. https://doi.org/10.33029/2308-2402-2024-12-2-73-81
15. Kellams A., Harrel C., Omage S., Gregory C., Rosen-Carole C. ABM Clinical Protocol #3: supplementary feedings in the healthy term breastfed neonate, revised 2017. Breastfeed. Med. 2017; 12: 188–98. https://doi.org/10.1089/bfm.2017.29038.ajk
16. Flaherman V.J., Schaefer E.W., Kuzniewicz M.W., Li S.X., Walsh E.M., Paul I.M. Early weight loss nomograms for exclusively breastfed newborns. Pediatrics. 2015; 135(1): e16–23. https://doi.org/10.1542/peds.2014-1532
17. Durrani N.U.R., Imam A.A., Soni N. Hypernatremia in newborns: a practical approach to management. Biomed. Hub. 2022; 7(2): 55–69. https://doi.org/10.1159/000524637
18. Mujawar N.S., Jaiswal A.N. Hypernatremia in the neonate: neonatal hypernatremia and hypernatremic dehydration in neonates receiving exclusive breastfeeding. Indian J. Crit. Care Med. 2017; 21(1): 30–3. https://doi.org/10.4103/0972-5229.198323
19. McKinlay C.J.D., Alsweiler J.M., Anstice N.S., Burakevych N., Chakraborty A., Chase J.G., et al. Children with Hypoglycemia and Their Later Development (CHYLD) Study Team. Association of neonatal glycemia with neurodevelopmental outcomes at 4.5 Years. JAMA Pediatr. 2017; 171(10): 972–83. https://doi.org/10.1001/jamapediatrics.2017.1579
20. Иванов Д.О., Петренко Ю.В., Тыртова Л.В., Дитковская Л.В., Чумакова Г.Н., Оленев А.С. и др. Неонатальная гипогликемия (Проект федеральных клинических рекомендаций). Педиатр. 2024; 15(5): 5–23. https://doi.org/10.17816/PED1555-23 https://elibrary.ru/dvecog
21. Suda-Całus M., Dąbrowska K., Gulczyńska E. Infant of a diabetic mother: clinical presentation, diagnosis and treatment. Pediatr Endocrinol. Diabetes Metab. 2024; 30(1): 36–41. https://doi.org/10.5114/pedm.2024.137891
22. Hassan B., Zakerihamidi M. The correlation between frequency and duration of breastfeeding and the severity of neonatal hyperbilirubinemia. J. Matern Fetal. Neonatal. Med. 2018; 31(4): 457–63. https://doi.org/10.1080/14767058.2017.1287897
23. Kemper A.R., Newman T.B., Slaughter J.L., Maisels M.J., Watchko J.F., Downs S.M., et al. Clinical practice guideline revision: management of hyperbilirubinemia in the newborn infant 35 or more weeks of gestation. Pediatrics. 2022; 150(3): e2022058859. https://doi.org/10.1542/peds.2022-058859
24. Дегтярева А.В., Дегтярев Д.Н., Голубцова Ю.М. Негемолитические желтухи у новорождённых детей. М.: ГЭОТАР-Медиа; 2019.
25. Жданова С.И., Малиновская Ю.В., Юнусова Э. Ф. Формирование лактации на ранних этапах. Факторы риска и профилактика гипогалактии. Медицинский совет. 2018; (11): 39–44. https://doi.org/10.21518/2079-701X-2018-11-39-44 https://elibrary.ru/xsvspr
26. Meek J.Y., Noble L. Section on Breastfeeding. Policy statement: breastfeeding and the use of human milk. Pediatrics. 2022; 150(1): e2022057988. https://doi.org/10.1542/peds.2022-057988
27. Halken S., Muraro A., de Silva D., Khaleva E., Angier E., Arasi S., et al. EAACI guideline: Preventing the development of food allergy in infants and young children (2020 update). Pediatr. Allergy Immunol. 2021; 32(5): 843–58. https://doi.org/10.1111/pai.13496
28. Jaafar S.H., Ho J.J., Lee K.S. Rooming-in for new mother and infant versus separate care for increasing the duration of breastfeeding. Cochrane Database Syst. Rev. 2016; 2016(8): CD006641. https://doi.org/10.1002/14651858.CD006641.pub3
29. Володин Н.Н., Дегтярева Д.Н., ред. Неонатология: национальное руководство. Том 1. М.: ГЭОТАР-Медиа; 2023: 74–8.
30. Gavine A., Shinwell S.C., Buchanan P., Farre A., Wade A., Lynn F., et al. Support for healthy breastfeeding mothers with healthy term babies. Cochrane Database Syst. Rev. 2022; 10(10): CD001141. https://doi.org/10.1002/14651858.CD001141.pub6
31. Лукоянова О.Л., Боровик Т.Э., Скворцова В.А., Яковлев Я.Я., Нодвикова О.В. Вторичная гипогалактия: современный взгляд на диагностику и лечение. Медицинский оппонент. 2025; (3): 22–30. https://elibrary.ru/nswsd
Об авторах
Тамара Владимировна БелоусоваРоссия
Доктор мед. наук, проф., зав. каф. педиатрии и неонатологии ФГБОУ ВО «Новосибирский государственный медицинский университет» Минздрава России
e-mail: belousovatv03@yandex.ru
Вера Алексеевна Скворцова
Россия
Доктор мед. наук, гл. науч. сотр., лаб. питания здорового и больного ребёнка ФГАУ «НМИЦ здоровья детей» Минздрава России
e-mail: skvortsova@nczd.ru
Ольга Леонидовна Лукоянова
Россия
Доктор мед. наук, гл. науч. сотр., лаб. питания здорового и больного ребёнка ФГАУ «НМИЦ здоровья детей» Минздрава России
e-mail: anlouk@yandex.ru
Ирина Владимировна Андрюшина
Россия
Канд. мед. наук., доцент каф. педиатрии и неонатологии ФГБОУ ВО НГМУ Минздрава России
e-mail: andryushinaiv@yandex.com
Татьяна Эдуардовна Боровик
Россия
Доктор мед. наук, гл. науч. сотр., лаб. питания здорового и больного ребёнка ФГАУ «НМИЦ здоровья детей» Минздрава России
e-mail: borovik@nczd.ru
Людмила Валерьевна Малютина
Россия
Канд. мед. наук, зам. гл. врача по педиатрической помощи ГБУЗ МО «Щёлковский перинатальный центр»; доцент каф. детских болезней ФУВ ГБУЗ МО МОНИКИ; вед. науч. сотр. отдела неонатальной медицины и когнитивного развития ГБУЗ МО «НИКИ детства» Минздрава Московской области
e-mail: luda336.7272@mail.ru
Нина Ивановна Захарова
Россия
Доктор мед. наук, зав. организационно методическим отделом по педиатрии ГБУЗ «НИКИ детства» Минздрава Московской области
e-mail: oor@bk.ru
Рецензия
Для цитирования:
Белоусова Т.В., Скворцова В.А., Лукоянова О.Л., Андрюшина И.В., Боровик Т.Э., Малютина Л.В., Захарова Н.И. Использование докорма по медицинским показаниям при грудном вскармливании новорождённых детей. Российский педиатрический журнал имени М.Я. Студеникина. 2025;28(6):399-407. https://doi.org/10.46563/1560-9561-2025-28-6-399-407. EDN: wlkrpg
For citation:
Belousova T.V., Skvortsova V.A., Lukoyanova O.L., Andriushina I.V., Borovik T.E., Malyutina L.V., Zakharova N.I. Use of supplementary feeding for medical reasons during breastfeeding in newborns. M.Ya. Studenikin Russian Pediatric Journal. 2025;28(6):399-407. (In Russ.) https://doi.org/10.46563/1560-9561-2025-28-6-399-407. EDN: wlkrpg
JATS XML




























