Перейти к:
Лечение локтевой косорукости при экзостозной остеохондродисплазии у детей: управляемый рост как альтернатива корригирующей остеотомии
https://doi.org/10.46563/1560-9561-2025-28-6-420-428
EDN: zclunu
Аннотация
Введение. Множественная наследственная экзостозная хондродисплазия (МНЭХ) является орфанным заболеванием, требующим постоянного ортопедического сопровождения больных в процессе роста. Более 35% детей с МНЭХ нуждаются в оперативном лечении прогрессирующей локтевой косорукости (ЛКР). Технология управляемого роста позволяет корригировать деформацию, не пересекая кость. Цель работы: повысить эффективность оперативного лечения ЛКР у детей с МНЭХ путём оптимизации выбора тактики между методом гемиэпифизиодеза лучевой кости и различными вариантами остеотомий костей предплечья.
Материалы и методы. Обследовано 30 детей с ЛКР на фоне МНЭХ, которые наблюдались в нейроортопедическом отделении с 2018 по 2025 г. Все больные были распределены на 2 группы по способам оперативного лечения: 1-ю группу составили 15 детей (19 предплечий), для лечения которых использована технология управляемого роста; 2-ю — 15 больных (15 предплечий), для лечения которых использовали остеотомии. Все параметры оценивали до и через 21 ± 6 мес после операции.
Результаты. У больных 1-й группы все параметры показали статистически значимые изменения до и после операции (p < 0,01). При сравнении результатов операций между группами больных ключевым параметром стал лучезапястный суставной угол (разность 7,75°; p < 0,0001) который показал большее значение у детей 1-й группы. Остальные послеоперационные параметры существенно не различались у больных двух групп.
Заключение. Применение технологии управляемого роста позволяет исправлять у больных как осевую деформацию, так и разницу длины костей предплечья, что предупреждает формирование тяжёлых деформаций и уменьшает необходимость остеотомий в будущем. Выполнение остеотомий с различными видами внутренней и внешней фиксации, безусловно, является методом выбора при коррекции тяжёлых деформаций с вывихом головки лучевой кости.
Участие авторов:
Петельгузов А.А., Зубков П.А. — концепция и дизайн исследования;
Петельгузов А.А., Зубков П.А. — сбор и обработка материала;
Зубков П.А., Пимбурский И.П. — статистическая обработка материала;
Петельгузов А.А., Зубков П.А., Жердев К.В., Челпаченко О.Б. — написание текста;
Жердев К.В., Бутенко А.С., Челпаченко О.Б., Пимбурский И.П. — редактирование.
Все соавторы — утверждение окончательного варианта статьи, ответственность за целостность всех частей статьи.
Финансирование. Исследование не имело финансовой поддержки.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Поступила 14.10.2025
Принята к печати 27.11.2025
Опубликована 25.12.2025
Для цитирования:
Петельгузов А.А., Зубков П.А., Жердев К.В., Челпаченко О.Б., Бутенко А.С., Пимбурский И.П., Тимофеев И.В. Лечение локтевой косорукости при экзостозной остеохондродисплазии у детей: управляемый рост как альтернатива корригирующей остеотомии. Российский педиатрический журнал имени М.Я. Студеникина. 2025;28(6):420-428. https://doi.org/10.46563/1560-9561-2025-28-6-420-428. EDN: zclunu
For citation:
Petel’guzov A.A., Zubkov P.A., Zherdev K.V., Chelpachenko O.B., Butenko A.S., Pimburskij I.P., Timofeev I.V. Treatment of ulnar clubhand in children with exostotic osteochondrodysplasia: guided growth as an alternative to corrective osteotomy. M.Ya. Studenikin Russian Pediatric Journal. 2025;28(6):420-428. (In Russ.) https://doi.org/10.46563/1560-9561-2025-28-6-420-428. EDN: zclunu
Введение
Деформации конечностей у детей с множественной наследственной экзостозной хондродисплазией (МНЭХ) возникают по мере роста ребёнка и часто становятся причиной инвалидности в детском возрасте [1–5]. Рост остеохондром может вызывать формирование осевых деформаций конечностей и нарушение функции смежных суставов, а при непосредственном контакте с ростковой зоной — её дисфункцию [4–6]. Совокупность негативных факторов приводит как к косметическим дефектам в виде выступающего объёмного образования или деформации кости, так и к нарушению функции конечности и нейроциркуляторным нарушениям [7–10]. У 70% детей с МНЭХ развивается деформация костей предплечья [11–13]. Более половины больных, у которых прогрессируют деформации предплечий, нуждаются в постоянном наблюдении и своевременном хирургическом лечении [14, 15]. Деформация лучевой кости (ЛуК) и укорочение локтевой кости (ЛоК) приводят к нестабильности кистевого сустава [13–15]. При этом тяжёлым последствием прогрессирования такой нестабильности является вывих головки ЛуК [9, 15]. Деформации предплечья на фоне МНЭХ у детей достаточно точно классифицированы, установлены предикторы вывиха головки ЛуК [2]. Прогрессирующее искривление ЛуК и укорочение ЛоК (диспропорция между длиной ЛуК и ЛоК) являются ведущими факторами формирования функциональных нарушений верхней конечности [10, 15].
Распространёнными способами оперативного лечения косорукости у детей на фоне МНЭХ является аппаратная техника коррекции: удлинение ЛоК и корригирующие остеотомии ЛуК [4–6, 11–14]. Фактически аппаратный метод коррекции деформации предплечья стал золотым стандартом лечения тяжёлых деформаций предплечья [9, 14]. Актуальными являются вопросы уменьшения травматизации и профилактики осложнений (несращение, нейропатия), связанных с пересечением кости и дистракцией целевого сегмента конечности [4, 16]. Учитывая, что нет данных о том, что одна лишь резекция экзостозов может повлиять на прогрессирование деформации ЛуК и ЛоК, необходим анализ возможностей выполнения превентивных малоинвазивных операций во избежание необходимости радикальных реконструктивных травматичных вмешательств [10, 17].
С популяризацией технологии управляемого роста кости стали появляться альтернативные, малотравматичные методы динамической коррекции осевых деформаций скелета [3, 4, 15]. Установлено, что использование технологии управления ростом ЛуК (временный гемиэпифизиодез ЛуК) позволяет эффективно корригировать деформацию, а также может повлиять на разницу длин костей предплечья [3, 15]. Однако потенциал коррекции косорукости у детей с МЭХД с применением данной технологии ещё недостаточно изучен [4, 15]. Мы не обнаружили работ, посвящённых сравнению эффективности одномоментной коррекции (корригирующие остеотомии, удлинение костей) и постепенной коррекции деформации с применением технологии «guided-growth» (временное блокирование зоны роста кости), что определяет значимость выбора тактики хирургического лечения локтевой косорукости (ЛКР).
Цель: повысить эффективность оперативного лечения ЛКР у детей с МЭХД путём оптимизации выбора тактики между методом гемиэпифизиодеза ЛуК и различными вариантами остеотомий костей предплечья.
Материалы и методы
Обследовано 30 детей с ЛКР на фоне МНЭХ, проходивших лечение в нейроортопедическом отделении с ортопедией с 2018 по 2025 г. У 30 детей было выполнено оперативное вмешательство на 34 предплечьях. Больные были распределены на 2 группы согласно применённой тактике оперативного лечения. В 1-й группе было выполнено оперативное лечение 15 больным (19 предплечий) путём временного блокирования зоны роста ЛуК (группа управляемого роста). Во 2-й группе под наблюдением находилось 15 больных (15 предплечий), которым было выполнено оперативное лечение путём различных вариантов остеотомий с использованием внутрикостного и аппаратного остеосинтеза (группа остеотомий). Средний возраст больных в 1-й группе составил 10,3 ± 2,0 года, во 2-й — 9,8 ± 3,5. Длительность наблюдения за больными обеих групп составила 21 ± 6 мес.
Всем больным проводилась рентгенография костей предплечья с проведением ангулометрии до и после оперативного лечения. Рентгенография костей предплечья и кисти выполнялась в прямой и боковой проекции с захватом суставов кисти и локтевого сустава. Для анализа использовались 4 рентгеновских параметра, которые можно использовать как предикторы вывиха головки ЛуК и нестабильности лучелоктевого сустава (рис. 1). Первые два параметра — локтевой наклон (ulnar tilt, UT) и лучезапястный суставной угол (radioarticular angle, RAA) — являются показателями, отражающими наклон фасетки лучезапястного сустава и тяжесть осевой деформации ЛуК. Другие параметры: полулунная дистанция (lunate subsidence, LS) и пропорциональная длина ЛоК (proportional ulnar length, PUL) — отношение длины ЛоК к длине ЛуК — тесно связаны друг с другом и отражают укорочение ЛоК.
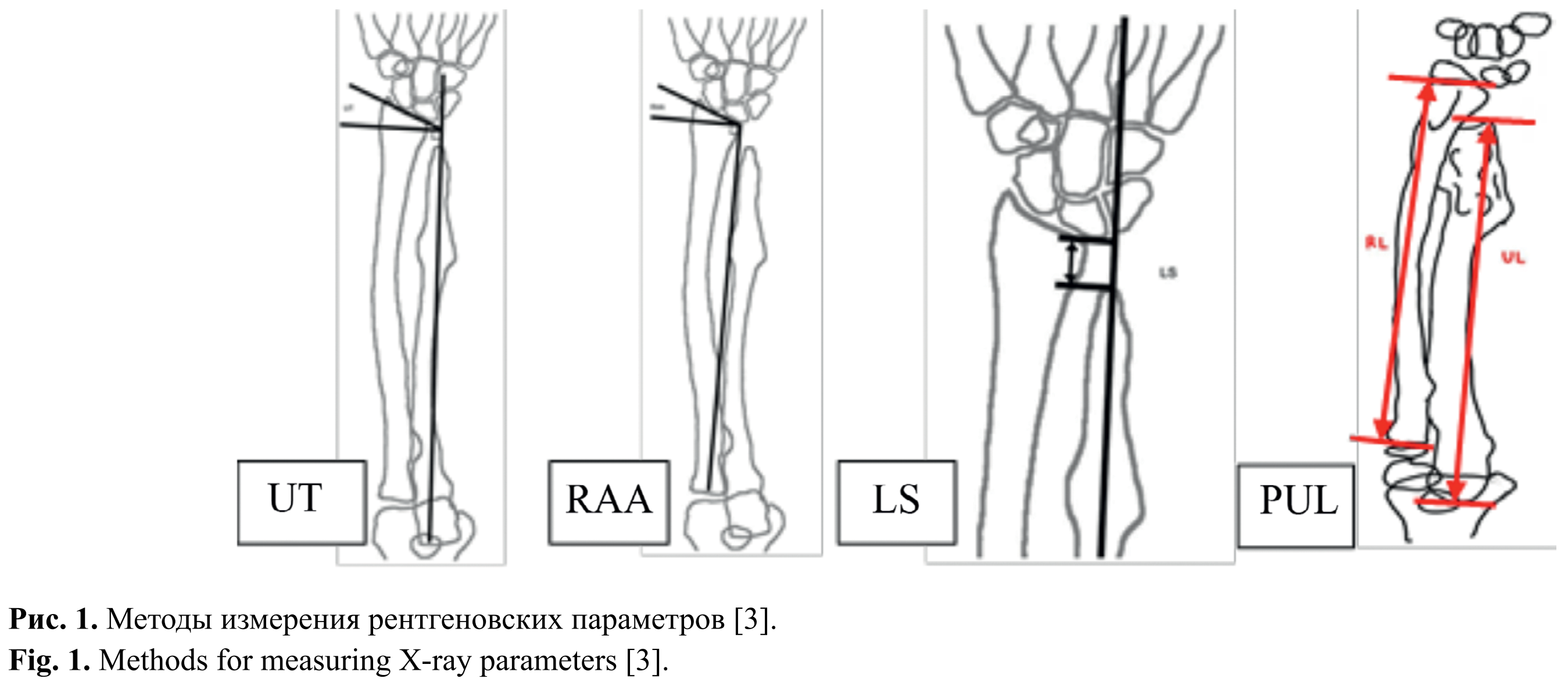
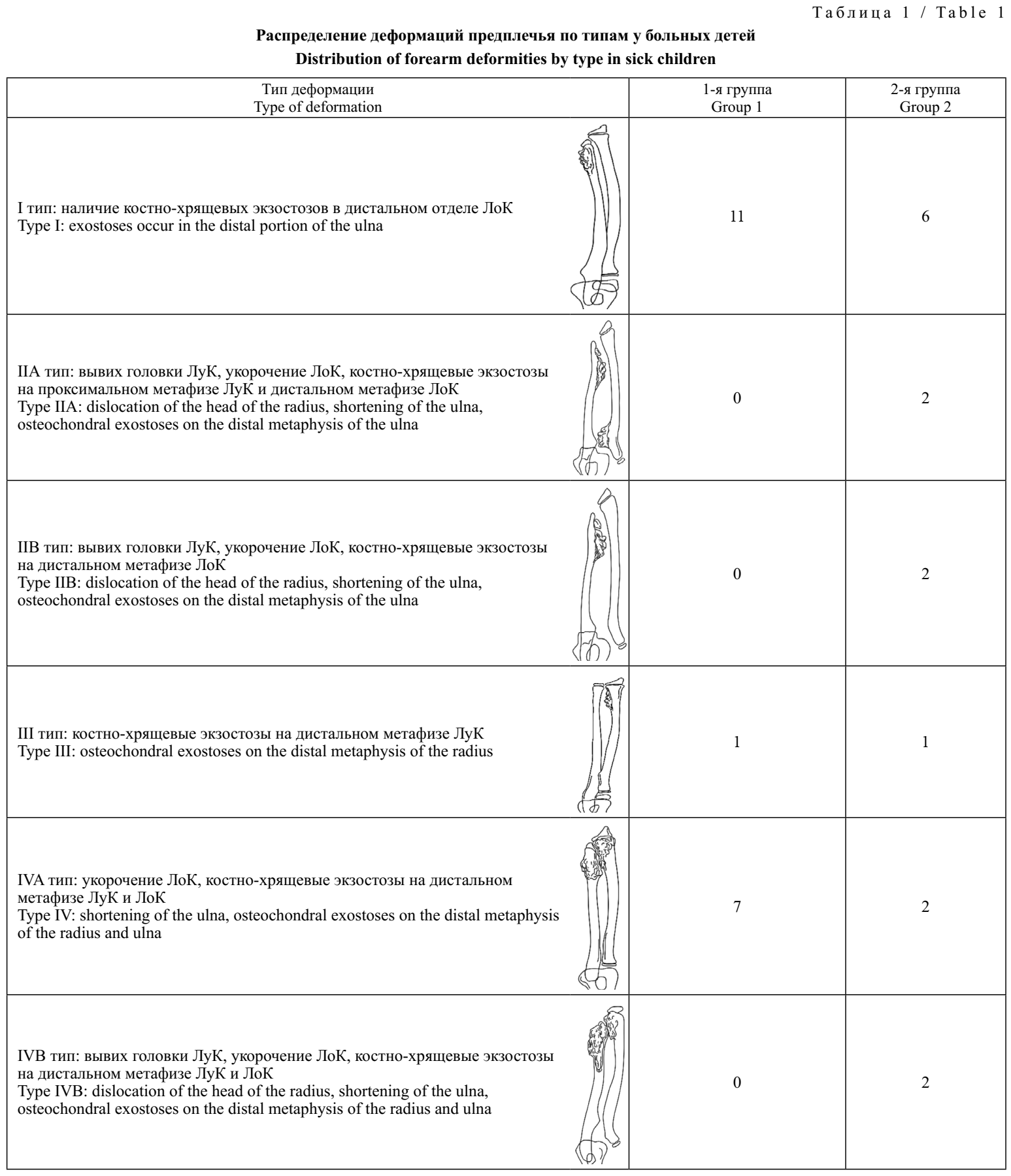
Представленные параметры различаются в зависимости от объёма поражения костей предплечья [2]. В связи с этим нами проведено распределение больных по типам деформаций предплечья (табл. 1).
Больным детям 1-й группы оперативное лечение проводили оригинальным способом [17]. Имплантацию металлофиксаторов для гемиэпифизиодеза проводили из доступа в проекции латерального края ЛуК от лучезапястного сустава до метафиза в верхней трети предплечья, визуализируя область метаэпифиза. Проводили верификацию метаэпифизарной области кости под контролем электронно-оптического преобразователя в 2 проекциях. Пластину устанавливали на метаэпифизарную зону, проводя винты параллельно друг другу так, чтобы ростковая зона была интактна. После установки металлофиксаторов подлежащие ткани проверяли на мобильность, выполняли гемостаз, промывали рану раствором антисептика и ушивали послойно. Иммобилизация не требовалась.
У больных 2-й группы выполняли монтаж аппарата внешней фиксации в сочетании с удлиняющей остеотомией ЛоК. Остеотомию ЛоК выполняли z-образно, вправление вывиха производили в процессе постепенной дистрации за ЛуК. В среднем аппарат фиксировали на 3–4 мес до убедительных признаков консолидации в области остеотомии. Нами была выполнена установка 6 аппаратов внешней фиксации у 6 больных.
Вторым вариантом операций у больных группы остеотомий была одномоментная удлиняющая остеотомия ЛоК и/или остеотомия ЛуК при значении UT и RAA выше 35º. Остеотомию ЛоК выполняли также z-образно и фиксировали металлической реконструктивной пластиной. Остеотомию ЛуК выполняли в дистальном метафизе ЛуК и фиксировали волярной пластиной с широким основанием. Удлинение ЛоК было выполнено 8 больным с параметром PUL менее 0,9, остеотомия ЛуК была выполнена 3 пациентам (у одного из них с одномоментным удлинением ЛоК).
Количественные показатели оценивали на соответствие нормальному распределению с помощью критерия Шапиро–Уилка. При сравнении нормально распределённых количественных показателей, рассчитанных для двух связанных выборок, использовали парный t-критерий Стьюдента. При сравнении количественных показателей, распределение которых отличалось от нормального, в двух связанных группах использовали критерий Cohen’s. Различия считали значимыми при p < 0,05.
Результаты
Анализ исходных параметров выявил различия между группами больных. Параметр LS до операции значительно различался: у больных1-й группы — 8,82 ± 2,86 мм против пациентов 2-й группы — 15,07 ± 4,88 мм (разность 6,24 мм; p = 0,0001; Cohen’s d = 1,59). Параметр PUL до операции также показал значимые различия: у больных1-й группы — 1,04 ± 0,05 против пациентов 2-й группы — 0,99 ± 0,06 (разность –0,05; p = 0,0156; Cohen’s d = –0,91), что указывает на выраженное укорочение ЛоК по сравнению с длиной ЛуК у больных 2-й группы. В этой группе 6 больных имели вывих головки ЛуК. Параметры UT и RAA до операции существенно не различались у больных разных групп.
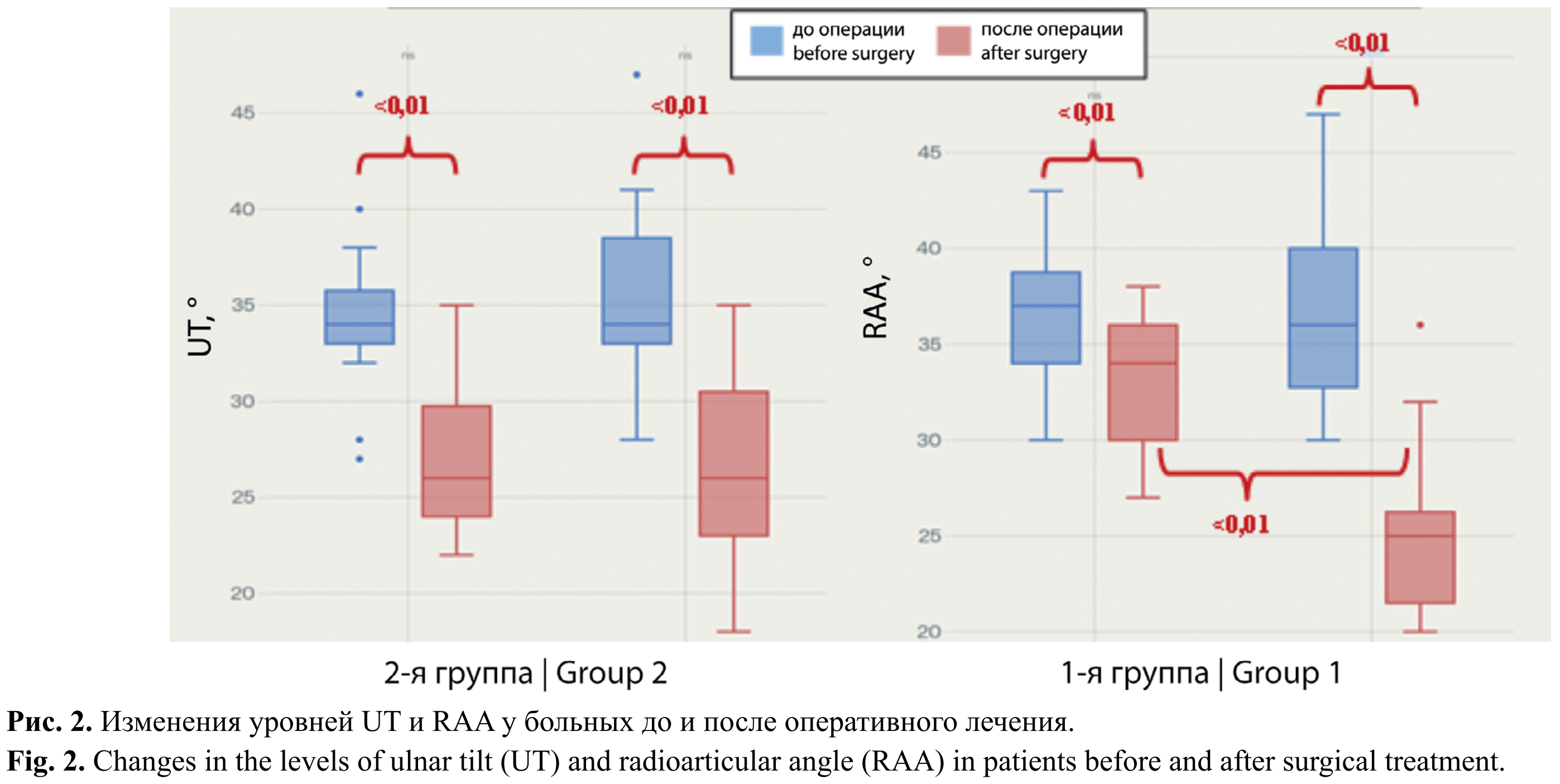
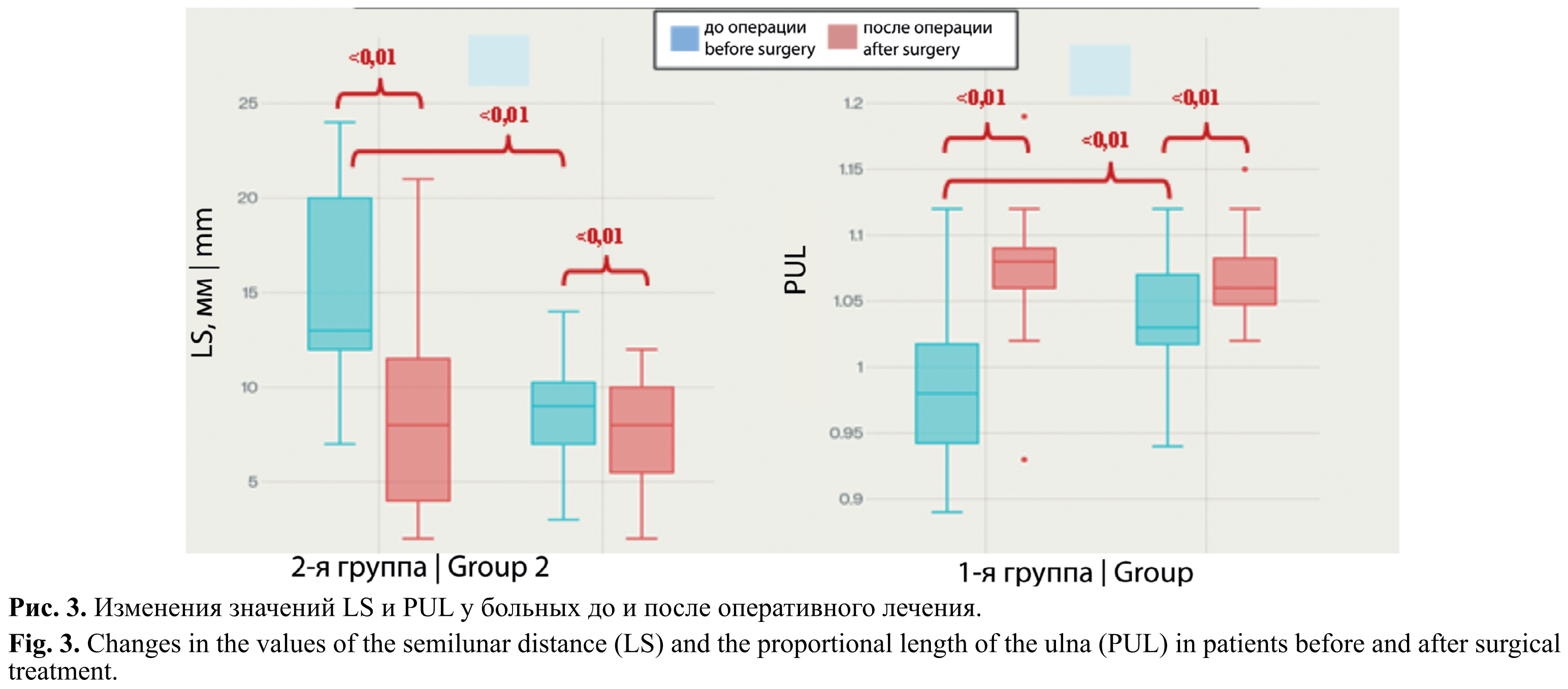
У больных 1-й группы параметр UT снизился с 35,59 ± 4,68° до 26,59 ± 4,77° (разность 9,00°; p < 0,0001) с большим размером эффекта (Cohen’s d = 1,36). RAA продемонстрировал наиболее выраженное улучшение среди всех параметров — снижение с 36,94 ± 5,18° до 25,12 ± 4,54° (разность 11,82°; p < 0,0001) с очень большим размером эффекта (Cohen’s d = 1,59). Это превосходит результаты остеотомий по абсолютной величине изменений. Параметр LS умеренно улучшился с 8,82 ± 2,86 до 7,59 ± 2,98 мм (разность 1,24 мм; p = 0,0116) со средним размером эффекта (Cohen’s d = 0,69). PUL увеличился с 1,04 ± 0,05 до 1,07 ± 0,03 (разность –0,03; p = 0,0034) с большим размером эффекта (Cohen’s d = –0,83).
Анализ данных у больных 2-й группы показал значимое улучшение по всем 4 измеряемым параметрам. Параметр UT уменьшился с 34,60 ± 4,53° до 27,07 ± 3,94° (разность 7,53°; p = 0,0004), что соответствует большому размеру эффекта с Cohen’s d = 1,18. Параметр LS снизился с 15,07 ± 4,88 до 8,60 ± 5,46 мм (разность 6,47 мм; p = 0,0042) с большим размером эффекта (Cohen’s d = 0,88). RAA уменьшился с 36,33 ± 3,62° до 32,87 ± 3,54° (разность 3,47°; p = 0,0107) со средним размером эффекта (Cohen’s d = 0,76). Параметр PUL увеличился с 0,99 ± 0,06 до 1,07 ± 0,06 (разность –0,09; p < 0,0001) с большим размером эффекта (Cohen’s d = –1,89).
После хирургического вмешательства ключевым различием стал RAA: у больных 1-й группы он составил 25,12 ± 4,54°, а у больных 2-й группы 32,87 ± 3,54° (разность 7,75°; p < 0,0001; Cohen’s d = 1,89). Это представляет очень большой размер эффекта, указывающий на большую коррекцию этого угла у больных 1-й группы (рис. 2) Остальные послеоперационные параметры (UT, LS, PUL) также изменялись после операций, что свидетельствует о сопоставимой эффективности обоих методов (рис. 3).
Нами выявлены следующие недостатки проведённых операций.
В 1-й группе у девочки 9 лет после полного удаления пластины для гемидеза возникла клиника нейропатии одной из чувствительных ветвей лучевого нерва. Ребёнку была проведена консервативная терапия глюкокортикостероидами с положительным эффектом и полным восстановлением чувствительности через 2 мес.
У 3 больных 2-й группы сформировался ложный сустав ЛоК в области дистракционной остеотомии. У мальчика и девочки 11 и 12 лет сформировался псевдоартроз после аппаратного удлинения ЛоК с одномоментным вправлением ЛуК. У девочки 5 лет после формирования ложного сустава ЛоК возник перелом металлической пластины (остеосинтез реконструктивной пластиной) через 2 года после оперативного лечения (рис. 4).
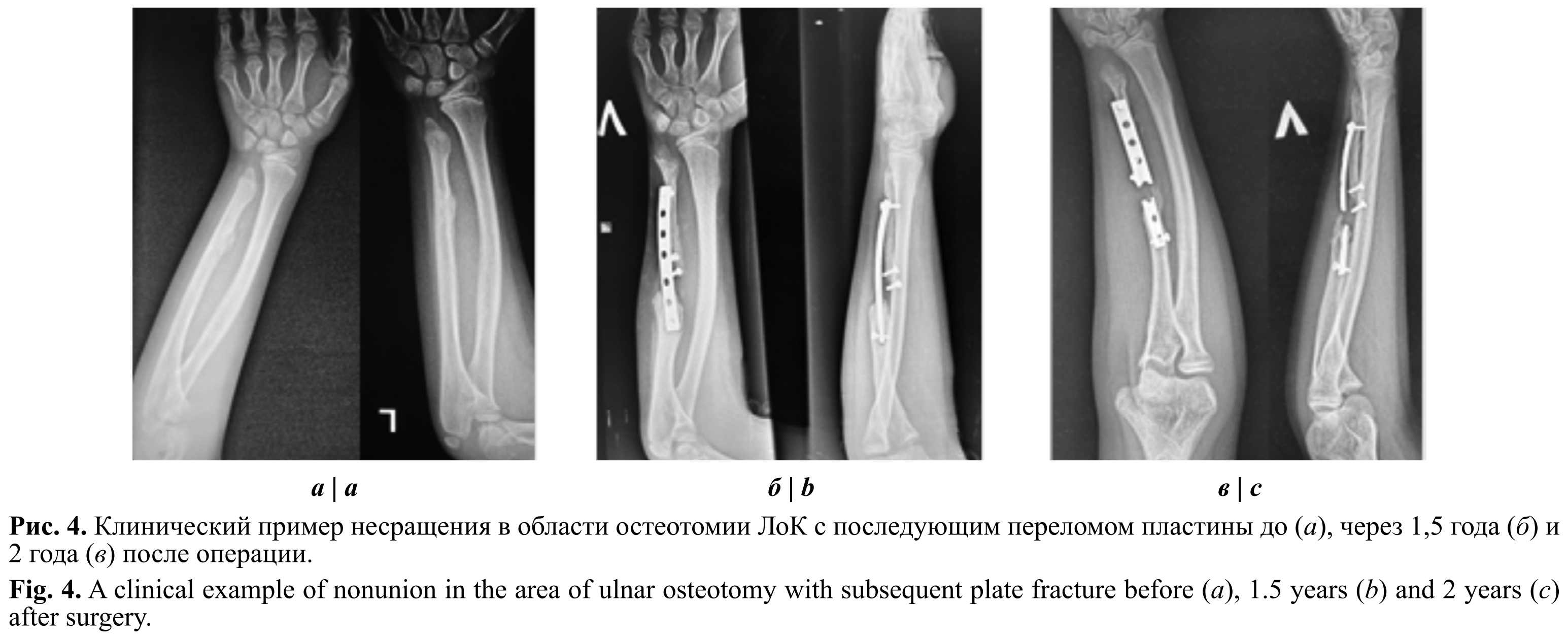
Всем этим больным были выполнены повторные вмешательства с костной аутопластикой, в катамнезе определялись полная остеоинтеграция и восстановление целостности кости.
Клинический пример 1
Больной В., 7 лет 5 мес, диагноз: множественная наследственная экзостозная хондродисплазия, ЛКР справа тип IVA. ЛКР начала формироваться с 5 лет. Ранее проводились этапные вмешательства по удалению остеохондромных образований нижних конечностей.
Локально: ось правой верхней конечности — локтевая девиация кисти. Движения в плечевых и локтевых суставах в полном объёме с двух сторон. Супинация — до 70° справа (умеренное ограничение при норме 80–90°), пронация 75° с двух сторон. Ограничение лучевой девиации в кисти до 10° справа. Сгибание и разгибание в лучезапястных суставах без ограничений. Пальпаторно определяются единичные остеохондромные образования в дистальной трети ЛоК справа.
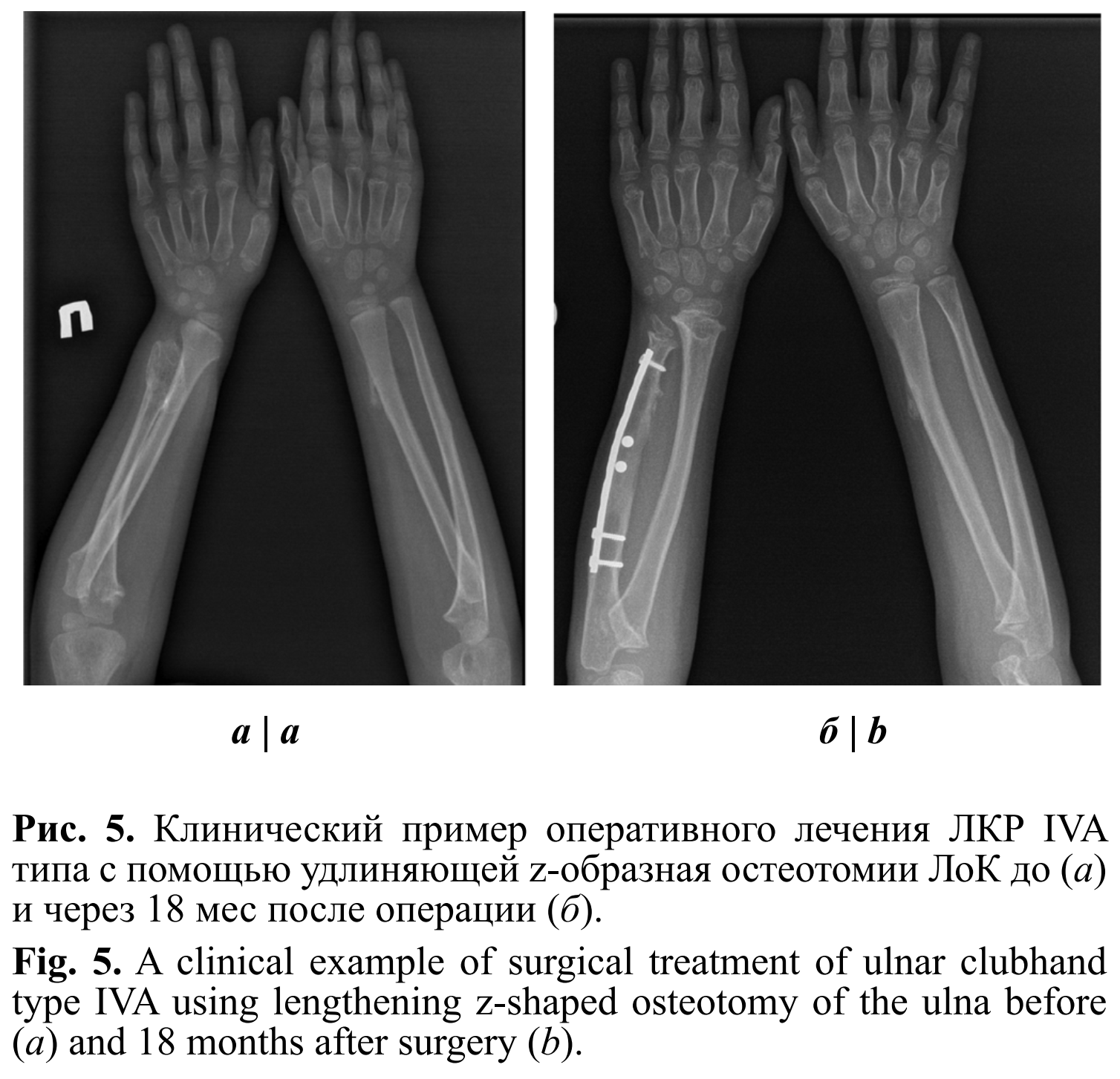
При рентгенографии костей правого предплечья в прямой проекции UT 38°, RAA 41°, LS 14 мм, PUL 0,97 (рис. 5). Больному было проведено оперативное лечение: удлиняющая z-образная остеотомия правой ЛоК с остеосинтезом реконструктивной пластиной и винтами, краевая резекция остеохондром ЛоК. На контрольной рентгенограмме костей правого предплечья в прямой проекции через 18 мес UT 22°, RAA 25°, LS 9 мм, PUL 1,03. Достигнута удовлетворительная степень коррекции.
Клинический пример 2
Больной В., 12 лет, диагноз: множественная наследственная экзостозная хондродисплазия, двусторонняя ЛКР тип IVB. ЛКР начала формироваться с 7 лет. Ранее проводились этапные вмешательства по удалению остеохондромных образований нижних конечностей, коррекция вальгусной деформации левой бедренной кости.
Локально: ось верхних конечностей — локтевая девиация кистей больше слева. Движения в плечевых и локтевых суставах в полном объёме с двух сторон. Супинация — до 55° слева и до 70° справа (умеренное ограничение при норме 80–90°), пронация 75° с двух сторон. Ограничение лучевой девиации в кисти до 10° справа, до 20° слева. Сгибание и разгибание в лучезапястных суставах без ограничений. Пальпаторно определяются единичные остеохондромные образования в дистальной трети костей предплечий с двух сторон.
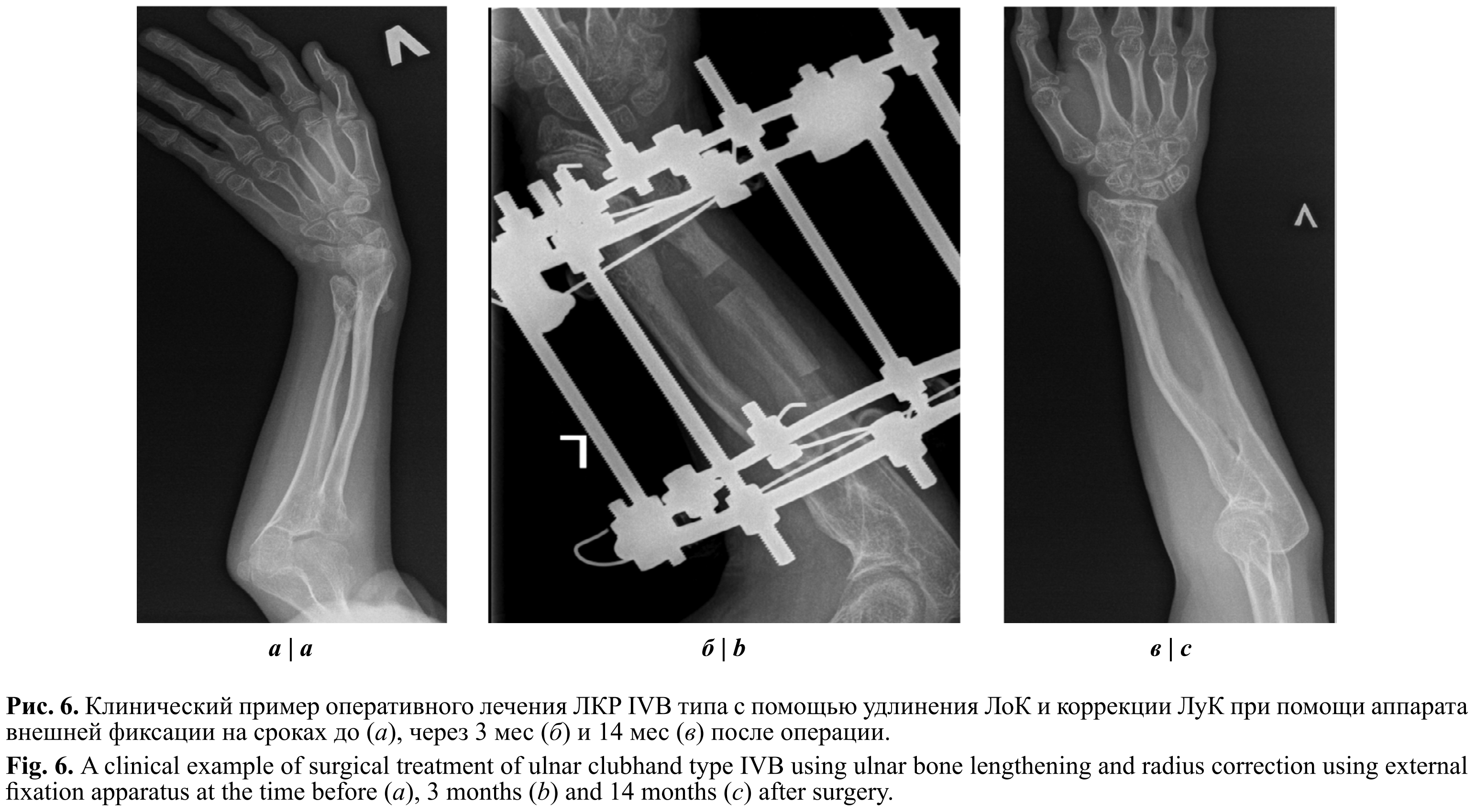
При рентгенографии костей правого предплечья в прямой проекции UT 40°, RAA 38°, LS 14 мм, PUL 0,89 (рис. 6). Больному было проведено оперативное лечение: удлиняющая остеотомия правой ЛоК и корригирующая остеотомия ЛуК с фиксацией в аппарате внешней фиксации, краевая резекция остеохондром ЛуК. На контрольной рентгенограмме костей правого предплечья в прямой проекции через 18 мес UT 28°, RAA 34°, LS 11 мм, PUL 1,09. Достигнута удовлетворительная степень коррекции.
Обсуждение
Лечение деформаций конечностей у детей при МНЭХ является сложной задачей, которая требует тщательного планирования и обеспечения постоянного контроля на всех этапах лечения. Растущий экзостоз приводит к локальному остеопорозу, а потеря прочности кости является одной из серьёзных трудностей на пути к успешному оперативному лечению. Любая костная травма снижает прочностные возможности и без того ослабленной кости. Большинство методов оперативного лечения ЛКР у детей при МНЭХ направлено на поиск оптимальной аппаратной коррекции или реконструкции костей с применением погружного металлостеосинтеза.
Одним из существенных недостатков приведённых способов является достаточно высокая частота несращения в зоне остеотомии и формирования ложного сустава костей предплечья — до 20% случаев [19]. Удаление экзостозов часто решает функциональные проблемы, такие как восстановление амплитуды пронации и супинации, но не предотвращает формирование косорукости в будущем [10, 19]. Метод гемиэпифизиодеза ЛуК является малотравматичным способом коррекции косорукости.
Изолированная резекция экзостозов была выполнена в 20,6% случаев, а изолированный гемиэпифизеодез дистального отдела ЛуК — лишь в 4,7%, остальные варианты лечения были связаны с выполнением остеотомий [19]. В нашей работе преобладали больные с I типом деформации у больных 1-й группы (58%), во 2-й группе были пациенты с вывихом головки ЛуК (типы IIA, IIB, IVB), что составило 40% группы. В большинстве других работ также преобладали деформации типа I (в среднем 45%), второе место занимали деформации типа II с вывихом ЛуК [19, 20]. У больных 1-й группы металлические скобы для гемиэпифизиодеза ЛуК использовали у 16 детей [3]. При этом анализировали 3 параметра, которые можно сопоставить с теми, что представлены в нашей работе: UT, LS, RAA. Значимые различия до и после операции были выявлены по всем параметрам, кроме LS. Таким образом, различие наших данных от указанной выше работы заключается в коррекции параметра LS. LS характеризует укорочение ЛоК, и авторам не удалось существенно повлиять на его величину. В нашей работе параметр LS и значения PUL имели значимые различия (p = 0,001). Можно полагать, что такой результат связан с типом использованных металлофиксаторов, поскольку пластина и винты являются более стабильными фиксаторами, нежели металлические скобы. В ранее указанной работе у 5 (33%) больных из 16 металлофиксаторы удаляли до наступления коррекции в связи с болевыми ощущениями. В нашей работе не было подобных ревизий, но у 1 больной сформировалась временная нейропатия чувствительной ветви лучевого нерва.
После гемиэпифизиодеза ЛуК скобами продемонстрированы хорошие функциональные и рентгеновские данные и указано, что эпифизиодез ЛуК имел хорошие долгосрочные результаты коррекции [20, 21].
При анализе данных у больных 2-й группы выявлено, что применение одноостного аппарата с постепенной дистракцией костей позволило корректировать параметр RAA до 26° [8]. В нашей работе этот параметр достиг 32° коррекции, а параметр UT — 27°, что было в рамках референсных значений. Укорочение ЛоК также было скорректировано с 24 до 3 мм, что указывает на более выраженную ульнарную диспропорцию по сравнению с нашими данными. При этом мы достигли необходимых нормальных значений 8 мм для параметра LS.
При аппаратной коррекции ЛКР IIb типа у детей нами достигнуты практически идентичные результаты (при таких же близких исходных параметрах) в отношении параметра RAA [7]. Коррекция укорочения длины ЛоК была значимой и составила 5 мм. В нашей работе мы также добились значимой коррекции PUL, которая отражает соотношение длины костей предплечья. При этом отмечается, что чем раньше выполнено удлинение ЛоК, тем больше это влияет на деформацию ЛуК [18]. Увеличивая длину ЛоК с помощью аппарата внешней фиксации, можно положительно влиять на форму ЛуК [13, 14].
Вместе с тем при долгосрочном наблюдении за больными (31 предплечье) было отмечено, что даже после успешной операции имеются высокие риски частичного или полного рецидива деформации. В связи с этим подчёркивается, что основным хирургическим маневром для улучшения функции кисти была резекция экзостоза. Как и в нашей работе, 21% больных имели осложнения, связанные с несращением в области остеотомий, а 1 пациент — нейропатию, связанную с избыточной дистракцией, которая регрессировала через 1,5 мес на фоне медикаментозной терапии [9]. Длительное наблюдение за больными (свыше 5 лет) выявило увеличение укорочения ЛоК на 4 мм и увеличение параметра RAA на 10°. Поэтому авторы рекомендуют выполнять оперативные вмешательства у детей ближе к окончанию костного роста [11].
В качестве предикторов развития тяжёлой деформации предплечья со снижением его функции укорочение ЛоК и выраженную деформацию ЛуК имеют больные с деформацией I типа с высоким риском отрицательной динамики с исходом в более тяжёлые формы [15]. Таким образом, можно полагать, что превентивная хирургия более лёгких деформаций костей имеет достаточные основания.
Заключение
Применение технологии управляемого роста является эффективным и малотравматичным методом коррекции осевой деформации ЛуК у детей с МНЭХ. Использование гемиэпифизиодеза ЛуК на ранних стадиях деформации костей предплечья позволяет не только исправить ось ЛуК, но и замедляет её рост, позволяя нивелировать разницу в длине костей предплечья. Безусловно, аппаратная коррекция является методом выбора в сложных случаях ЛКР, позволяя исправить нестабильность головки ЛуК, осевую деформацию и длину ЛуК.
Список литературы
1. Masada K., Tsuyuguchi Y., Kawai H., Kawabata H., Noguchi K., Ono K. Operations for forearm deformity caused by multiple osteochondromas. J. Bone Joint. Surg. Br. 1989; 71(1): 24–9. https://doi.org/10.1302/0301-620X.71B1.2914999
2. Jo A.R., Jung S.T., Kim M.S., Oh C.S., Min B.J. An evaluation of forearm deformities in hereditary multiple exostoses: factors associated with radial head dislocation and comprehensive classification. J. Hand. Surg. Am. 2017; 42(4): 292.e1–8. https://doi.org/10.1016/j.jhsa.2017.01.010
3. Kelly J.P., James M.A. Radiographic outcomes of hemiepiphyseal stapling for distal radius deformity due to multiple hereditary exostoses. J. Pediatr. Orthop. 2016; 36(1): 42–7. https://doi.org/10.1097/BPO.0000000000000394
4. Поздеев А.П., Белоусова Е.А., Сосненко О.Н. Современное представление о деформациях костей предплечья у детей на фоне экзостозной хондродисплазии (обзор литературы). Гений ортопедии. 2020; 26(2): 248–53. https://doi.org/10.18019/1028-4427-2020-26-2-248-253 https://elibrary.ru/youfgi
5. D’Arienzo A., Andreani L., Sacchetti F., Colangeli S., Rodolfo Capanna R. Hereditary multiple exostoses: current insights. Orthop. Res. Rev. 2019; 11: 199–211. https://doi.org/10.2147/ORR.S183979
6. Huang P., Zhu L., Ning B. Forearm deformity and radial head dislocation in pediatric patients with hereditary multiple exostoses: a prospective study using proportional ulnar length as a scale to lengthen the shortened ulna. J. Bone Joint Surg. Am. 2020; 102(12): 1066–74. https://doi.org/10.2106/JBJS.19.01444
7. Fan J., Zhang X., Sun L., Li C., Qi X., Sun B. Modified gradual ulnar lengthening for treatment of Masada type IIb forearm deformity in children with hereditary multiple osteochondromas. Front. Pediatr. 2023; 11: 1166255. https://doi.org/10.3389/fped.2023.1166255
8. D’Ambrosi R., Barbato A., Caldarini C., Biancardi E., Facchini R.M. Gradual ulnar lengthening in children with multiple exostoses and radial head dislocation: Results at skeletal maturity. J. Child. Orthop. 2016; 10(2): 127–33. https://doi.org/10.1007/s11832-016-0718-8
9. Akita S., Murase T., Yonenobu K., Shimada K., Masada K., Yoshikawa H. Long-term results of surgery for forearm deformities in patients with multiple cartilaginous exostoses. J. Bone Joint Surg. Am. 2007; 89(9): 1993–9. https://doi.org/10.2106/JBJS.F.01336
10. Noonan K.J., Levenda A., Snead J., Feinberg J.R., Mih A. Evaluation of the forearm in untreated adult subjects with multiple hereditary osteochondromatosis. J. Bone Joint Surg. Am. 2002; 84(3): 397–403. https://doi.org/10.2106/00004623-200203000-00010
11. Klein C., Pejin Z., Salon A., Finidori G., Glorion C., Pannier S. Radial osteotomy for the correction of forearm deformities in hereditary multiple osteochondroma. Hand Surg. Rehabil. 2019; 39(1): 65–71. https://doi.org/10.1016/j.hansur.2019.11.002
12. Belyea C., Pulos N., Ezaki M., Wall L., Mills J., Beckwith T., et al. Effect of distal ulna osteochondroma excision and distal ulnar tether release on forearm deformity in preadolescent patients with multiple hereditary exostosis. J. Pediatr. Orthop. 2020; 40(3): 222–6. https://doi.org/10.1097/BPO.0000000000001427
13. Поздеев А.П., Белоусова Е.А., Сосненко О.Н. Опыт хирургического лечения деформаций предплечья у детей с экзостозной хондродисплазией. Современные проблемы науки и образования. 2020; (5): 134–6. https://doi.org/10.17513/spno.30235 https://elibrary.ru/zhytcj
14. Рыжиков Д.В., Белоусова Е.А., Поздеев А.П., Виссарионов С.В. Использование навигационной системы Орто-СУВ в лечении детей с деформациями предплечья. Травматология и ортопедия России. 2024; 30(3): 44–54. https://doi.org/10.17816/2311-2905-17481 https://elibrary.ru/hjatuc
15. Gottschalk H.P., Kanauchi Y., Bednar M.S., Light T.R. Effect of osteochondroma location on forearm deformity in patients with multiple hereditary osteochondromatosis. J. Hand Surg. Am. 2012; 37(11): 2286–93. https://doi.org/10.1016/j.jhsa.2012.07.033
16. Петельгузов А.А., Зубков П.А., Жердев К.В., Бутенко А.С., Челпаченко О.Б., Кавковская Я.И. и др. Коррекция деформации лучевой кости с применением технологии управляемого роста у детей с множественной экзостозной хондродисплазией. Российский педиатрический журнал. 2025; 28(1): 54–60. https://doi.org/10.46563/1560-9561-2025-28-1-54-60 https://elibrary.ru/aiujes
17. Петельгузов А.А., Зубков П.А., Жердев К.В., Челпаченко О.Б., Пимбурский И.П., Бутенко А.С. и др. Способ коррекции локтевой косорукости у детей с экзостозной хондродисплазией с использованием металлофиксаторов. Патент РФ № 2814912 C1; 2023.
18. Fogel G.R., McElfresh E.C., Peterson H.A., Wicklund P.T. Management of deformities of the forearm in multiple hereditary osteochondromas. J. Bone Joint Surg. Am. 1984; 66(5): 670–80.
19. Wang S., Herman B., Wu Y., Lei M., Mutasa B., Hong P., et al. Ulnar lengthening for children with forearm deformity from hereditary multiple exostoses: a retrospective study from a tertiary medical center. BMC Pediatr. 2024; 24(1): 585. https://doi.org/10.1186/s12887-024-05063-9
20. El-Sobky T.A., Samir S., Atiyya A.N., Mahmoud S., Aly A.S., Soliman R. Current paediatric orthopaedic practice in hereditary multiple osteochondromas of the forearm: a systematic review. SICOT J. 2018; 4: 10. https://doi.org/10.1051/sicotj/2018002
21. Arms D., Strecker W., Manske P., Schoenecker P. Management of forearm deformity in multiple hereditary osteochondromatosis. J. Pediatr. Orthop. 1997; 17(4): 450–4. https://doi.org/10.1097/01241398-199707000-00007
Об авторах
Александр Александрович ПетельгузовРоссия
Врач — травматолог-ортопед, нейроортопедическое отделение с ортопедией, ФГАУ «НМИЦ здоровья детей» Минздрава России
e-mail: petelguzov.aa@nczd.ru
Павел Андреевич Зубков
Россия
Канд. мед. наук, ст. науч. сотр., лаб. научных основ нейроортопедии и ортопедии, доцент каф. детской хирургии с курсом анестезиологии и реаниматологии Института подготовки медицинских кадров ФГАУ «НМИЦ здоровья детей» Минздрава России
e-mail: zpa992@gmail.com
Константин Владимирович Жердев
Россия
Доктор мед. наук, гл. науч. сотр., лаб. научных основ нейроортопедии и ортопедии, проф. каф. детской хирургии с курсом анестезиологии и реаниматологии института подготовки медицинских кадров ФГАУ «НМИЦ здоровья детей» Минздрава России
e-mail: drzherdev@mail.ru
Олег Борисович Челпаченко
Россия
Доктор мед. наук, гл. науч. сотр. лаб. научных основ нейроортопедии и ортопедии, проф. каф. детской хирургии с курсом анестезиологии и реанимации, врач — травматолог-ортопед, нейроортопедическое отделение с ортопедией, ФГАУ «НМИЦ здоровья детей» Минздрава России; руководитель отдела травматологии и медицины катастроф, врач — травматолог-ортопед консультативно-диагностического отделения, ст. преподаватель учебно-методического отдела ГБУЗ «НИИ неотложной детской хирургии и травматологии — Клиника доктора Рошаля» ДЗМ
e-mail: chelpachenko81@mail.ru
Андрей Сергеевич Бутенко
Россия
Врач — травматолог-ортопед нейроортопедического отделения с ортопедией, мл. науч. сотр., лаб. научных основ нейроортопедии и ортопедии, ФГАУ «НМИЦ здоровья детей» Минздрава России
e-mail: oversoul@live.ru
Иван Петрович Пимбурский
Россия
Врач — травматолог-ортопед, аспирант Института подготовки медицинских кадров ФГАУ «НМИЦ здоровья детей» Минздрава России
e-mail: bdfyltvbljd@yandex.ru
Игорь Викторович Тимофеев
Россия
Канд. мед. наук, ст. науч. сотр., лаб. научных основ нейроортопедии и ортопедии ФГАУ «НМИЦ здоровья детей» Минздрава России
e-mail: timofeev.iv@nczd.ru
Рецензия
Для цитирования:
Петельгузов А.А., Зубков П.А., Жердев К.В., Челпаченко О.Б., Бутенко А.С., Пимбурский И.П., Тимофеев И.В. Лечение локтевой косорукости при экзостозной остеохондродисплазии у детей: управляемый рост как альтернатива корригирующей остеотомии. Российский педиатрический журнал имени М.Я. Студеникина. 2025;28(6):420-428. https://doi.org/10.46563/1560-9561-2025-28-6-420-428. EDN: zclunu
For citation:
Petel’guzov A.A., Zubkov P.A., Zherdev K.V., Chelpachenko O.B., Butenko A.S., Pimburskij I.P., Timofeev I.V. Treatment of ulnar clubhand in children with exostotic osteochondrodysplasia: guided growth as an alternative to corrective osteotomy. M.Ya. Studenikin Russian Pediatric Journal. 2025;28(6):420-428. (In Russ.) https://doi.org/10.46563/1560-9561-2025-28-6-420-428. EDN: zclunu
JATS XML





























